آخرین مطالب
سلامت جنسی و روان

۲۴ تیر ۱۴۰۳
سلامت جنسی و روان

۲۲ تیر ۱۴۰۳
بیماریها و سرطان
۱۱ تیر ۱۴۰۳
بیماریهای مقاربتی
۳۱ خرداد ۱۴۰۳
بیماریهای مقاربتی

۲۳ خرداد ۱۴۰۳
داروها و هورمونها
۱۳ خرداد ۱۴۰۳
بارداری و پس از زایمان

۲۸ اردیبهشت ۱۴۰۳
روابط زناشویی و سلامت جنسی

۱۲ اردیبهشت ۱۴۰۳
بیماریهای مقاربتی
۱۲ اردیبهشت ۱۴۰۳
سلامت جنسی و روان

۰۸ اردیبهشت ۱۴۰۳
روابط زناشویی و سلامت جنسی
۰۶ اردیبهشت ۱۴۰۳
روابط زناشویی و سلامت جنسی
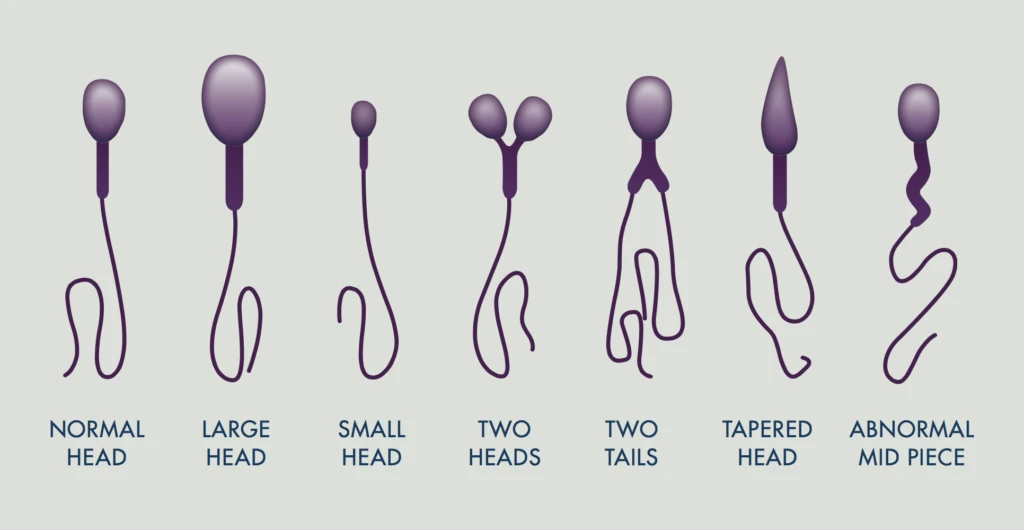
۳۱ فروردین ۱۴۰۳